変形性股関節症
治療方針や特徴
人工股関節全置換術では変形が高度な症例を除いて、一般的な後方アプローチではなく前方アプローチを採用しています。このアプローチでは重大な術後合併症の1つである脱臼の危険性が低く、筋間アプローチであるため術後の痛みが少なく機能回復が早いことが特長です。
術前には専用のソフトウェアを用いてCT像を3次元に再構成した画像をもとに詳細な手術計画を作成しています。
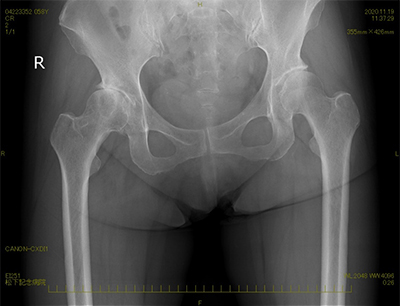
人工股関節全置換術前
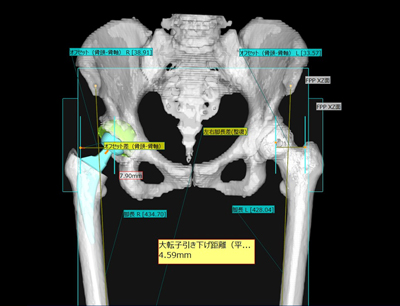
術前3D作図
術後の脱臼リスクを減らして、良好な長期成績を得るためには、特に骨盤側のインプラント(カップ)を術前計画通り正確に設置することが重要です。そのために手術中にはリアルタイムに3次元での設置角度を確認できるガイドを使用しながらカップを設置しています。さらに、手術中にインプラントの設置角度・設置位置を確認できるX線透視装置を用いて正確な手術を行うように心がけています。
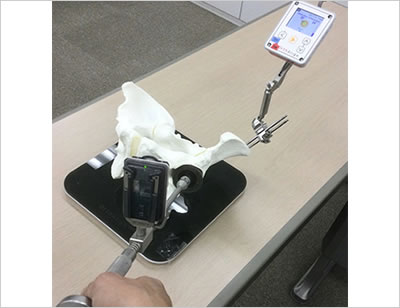
カップを正確に設置するための術中ガイド
(変形性股関節症本文中のリアルタイムに3次元での設置角度を確認できるガイド)
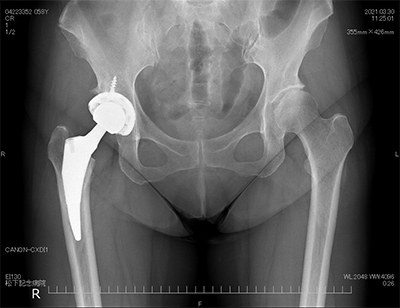
人工股関節全置換術後
変形性股関節症の病態と症状
我が国における変形性股関節症は、臼蓋形成不全や発育性股関節形成不全による股関節形態異常が主な原因です。これに伴い、体重が狭い範囲に集中することで荷重部の関節軟骨や骨がすり減って股関節の変形が進みます。他の要因としては関節リウマチなどの関節炎をきたす疾患、アルコールやステロイドが危険因子である大腿骨頭壊死症、寛骨臼骨折などの股関節周辺骨折後、大腿骨頭軟骨下脆弱性骨折、急速破壊型股関節症などがあります。
急速に股関節痛が出現することもありますが、慢性に経過する症例ではスポーツや長距離歩行後だけ股関節痛を自覚することから始まり、徐々に歩き初めや短距離の歩行で股関節痛を自覚するようになります。さらに進行すると股関節の動きが悪くなって、夜間痛も自覚するようになり、日常生活で困ることが多くなっていきます。
変形性股関節症の治療法
保存療法
変形した股関節を元に戻すことはできません。股関節にかかる負担を減らし、症状を緩和する必要があります。具体的な対応として体重コントロール、杖の使用、椅子とベッドでの生活(股関節に負担がかかる正座からの立ち上がり動作などを避ける)、股関節体操(股関節を支える筋肉をきたえる)、痛み止めの内服や外用薬の使用があります。
手術方法
関節軟骨が温存された若年者では骨切り術などの関節温存手術の適応があります。一方、関節破壊の強い症例や比較的高齢な方は、痛い関節を切除して人工関節に入れ替える人工股関節全置換術を施行しています。
手術後のリハビリテーション
手術前には、股関節の可動域や筋力、痛みなどの評価を行い、可能であれば手術後に向けた運動指導も行います。また、手術後のリハビリテーションに向けて、生活環境や不安感などの聴取を行っていきます。
手術後には、理学療法士と作業療法士によるリハビリテーションが開始されます。主に理学療法では「立つ、歩く、階段を上る」といった日常生活を過ごす上で必要不可欠な動作の練習を行います。作業療法では「ズボン・靴下を履く、お風呂の浴槽をまたぐ、掃除機をかける」といった日常生活動作を練習していきます。
円滑に退院できるよう、疼痛などの状況に合わせて手術翌日から「座る・立つ・歩く」といった動作練習を進めていきます。

手術後の生活
人工股関節全置換術は様々な関節の人工関節手術の中でも、患者満足度の高い手術の1つです。違和感や軽い痛みなどが残ることもありますが、多くの場合は時間の経過とともに術前の股関節痛は改善します。
人工関節の脱臼に注意するために股関節の制限が必要なことはありますが、前方アプローチでは多くの症例で正座やしゃがむことが可能となります。
人工関節術後には、サッカーなどのコンタクトスポーツは禁止しています。山登りなど極端に負担がかかる行動は避けていただきますが、旅行や温泉などの外出は可能です。
人工関節術後は使用した人工関節に問題が起こっていないかを年に1~2回外来受診していただき、レントゲン検査などで経過観察していきます。