整形外科
メッセージ
 部長 西垣 泰典(にしがき やすのり)
部長 西垣 泰典(にしがき やすのり)整形外科では骨・筋肉・じん帯・関節・神経などの運動器の病気やけがに対応しています。運動器が障害されると日常生活に支障をきたします。特に関節疾患(膝・股関節)、骨・軟部腫瘍、外傷に力を入れています。また、骨折予防のための骨粗鬆症治療にもチームを組んで対応しています。
手術は、痛みや機能障害の程度、画像検査の結果、治療による合併症の可能性、患者さまの基礎疾患や生活状態などを総合的に判断して行っています。例えば膝関節の痛みに対する手術では、人工関節置換術、骨切り術、関節鏡手術など各患者さまにあわせた最善の治療方法を提示させていただき、十分納得していただいた上で治療を行っていきます。もし、不明瞭な点がありましたら担当医に納得いくまでお尋ねください。
整形外科の特色・強み
当科は、日本整形外科学会認定研修施設、日本リハビリテーション医学会認定研修施設であり、6名の常勤医師で治療に当っています。特に、外傷、関節外科について、最新の治療法を積極的に取り入れ、早期の社会復帰を目指して治療しています。また、骨・軟部腫瘍専門医が担当する日本整形外科学会「骨・軟部腫瘍相談コーナー」に登録され、骨・軟部腫瘍、転移性骨腫瘍の治療も行っています。
当科の治療方針
外傷・骨折
大腿骨近位部骨折
高齢者の転倒で起こりやすい骨折の1つです。転倒などの外傷を契機に股関節部の痛みを生じて動けなくなったときにはまずこの骨折を疑いますが、骨折があっても歩行が可能なことや、ご高齢の方では明らかな外傷がないこともあります。骨折の状態によりますが、手術を行う必要があります。
橈骨遠位端骨折(コレス骨折・スミス骨折)
前腕の2本の骨のうちの橈骨が手首(遠位端)で折れる骨折を橈骨遠位端骨折と呼びます。手のひらをついて転んだり、自転車やバイクに乗っていて転んだりしたときなどに折れることが多く、子供や高齢者、特に骨粗鬆症の方に起こりやすいです。骨折の状態により、徒手整復・固定・投薬・手術療法を行います。
脊椎圧迫骨折
脊椎圧迫骨折とは、骨がもろくなり、背骨が押しつぶされるように変形してしまう骨折のことです。骨粗しょう症が原因で起こることが多く、高齢者に多い骨折です。尻もち、くしゃみ、植木鉢などを持ち上げるなどのちょっとしたきっかけで骨折することがあります。脊椎圧迫骨折は下位胸椎から腰椎にかけて発症しやすく、激痛を伴うことがあります。また、脊椎全体のバランスが崩れることにより、神経損傷を発症することもあります。その場合は脚の痺れや痛みが症状として出てくることもあります。硬性・軟性コルセットを使用して患部の安定を図り、必要に応じて運動療法を行います。
足関節脱臼骨折・果部骨折
足関節脱臼骨折(足首のくるぶしの骨折)は、足首を捻ったときや足関節に横方向・縦方向への力が加わったときに起こる骨折です。足関節の骨折で最も頻度の高い骨折です。
関節
変形性股関節症
我が国における変形性股関節症は、臼蓋形成不全や発育性股関節形成不全による股関節形態異常が主な原因です。これに伴い体重が狭い範囲に集中することで荷重部の関節軟骨や骨がすり減って、股関節の変形が進みます。
他の要因としては関節リウマチなどの関節炎をきたす疾患、アルコールやステロイドが危険因子である大腿骨頭壊死症、寛骨臼骨折などの股関節周辺骨折後、大腿骨頭軟骨下脆弱性骨折、急速破壊型股関節症などがあります。
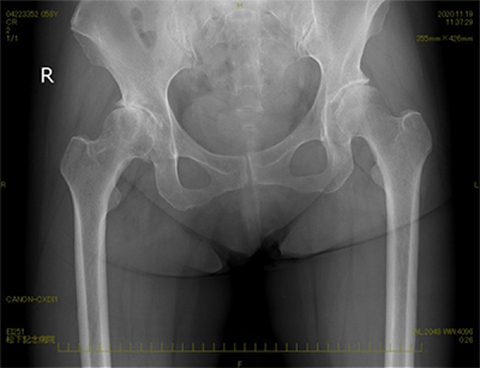
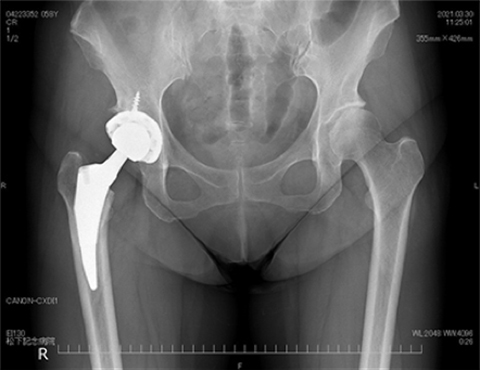
人工股関節全置換術
人工股関節全置換術では変形が高度な症例を除いて、一般的な後方アプローチではなく前方アプローチを採用しています。このアプローチでは重大な術後合併症の1つである脱臼の危険性が低く、筋間アプローチであるため術後の痛みが少なく機能回復が早いことが特長です。
術前には専用のソフトウェアを用いてCT像を3次元に再構成した画像をもとに詳細な手術計画を作成しています。膝関節と同様に術後約2~3週間程度で退院可能です。
人工膝関節全置換術後
変形性膝関節症
- 膝関節の治療では手術をしないで治す保存療法と手術療法があります。手術療法には関節を残して手術する骨切り術、関節を金属で置き換える人工関節手術があります。患者さまの痛みの状態、年齢、日常生活の活動量、希望する生活をうかがいながら、各々の患者さまに応じた治療方法を選択しています。
- 人工膝関節手術を支援するロボットROSA Kneeを導入しています。ロボット支援技術を用いることで、従来手術よりもさらに正確性の高い手術が可能です。
また、軟部組織バランス(靭帯バランス)を手術中に定量評価でき修正しながらpersonalized aligument(個人個人の従来のアライメント)の獲得が可能です。
ROSA Knee:人工膝関節置換術の手術中に執刀医(特別な訓練を受け認定資格を得た整形外科医)のサポートを行う手術支援ロボットです。
変形性膝関節症の詳しいページはこちら
人工膝関節手術支援ロボット「ROSA Knee(ロザニー)」による精度の高い手術
人工膝関節置換術
手術後約2~3週間で退院していただいています。術後の骨からの出血はある程度生じますが原則輸血なしで手術を行っています。また、症例により単顆置換術、全置換術を選択し、機種も考慮し、軟部組織バランスを重視して、手術しています。
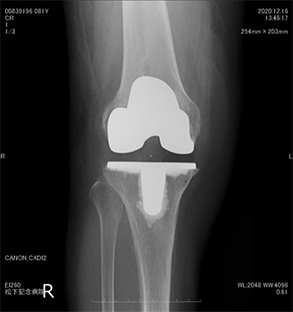
人工膝関節全置換術後
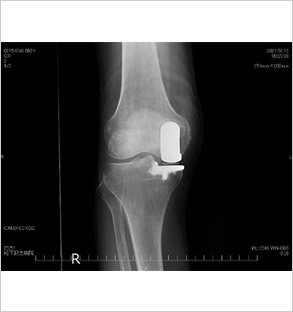
人工膝関節単顆置換術後
膝関節の骨切り術
骨切り術は登山やハイキングをしたい、マラソンしたい、スポーツを楽しみたいなど、活動性の高い方で膝の変形が中等度程度までの方が対象です。骨切り術の一番の利点は、骨切りは関節の近くで行いますが、関節そのものにはほとんど手術操作を行わないで済むことです(患者さまご自身の軟骨や半月板が保持されます)。手術後の膝関節の動きは、人工関節置換術よりも良好であることが多いです。
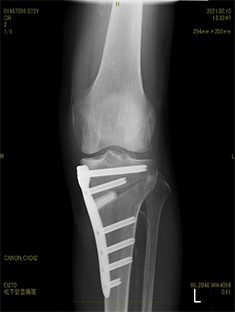
膝の骨切り術後
膝関節鏡手術
近年、中高年の変性に伴う膝半月損傷の頻度が高く、変形性膝関節症との診断がなされて関節水腫と膝の痛みが続く患者さまの中に、半月損傷を伴っている場合が多くみられます。膝半月の縫合や切除を行うことで、症状の改善と変形性膝関節症の進行を抑えることができます。当院では膝半月縫合や部分切除などを行っています。一週間弱の入院で治療可能です。
脊椎
2023年4月より脊椎外科外来を再開しています。
脊椎・脊髄損傷
高所からの転落や交通事故などで脊椎が骨折や脱臼を起こすと、身体を支える機能が失われ、ひどい場合には神経が損傷されて麻痺が起きることもあります。早期に離床し日常生活を取り戻すためには、脊椎の固定が必要になります。
頚椎症性脊髄症
頚椎症性脊髄症は外傷によるもの以外に、加齢によって徐々に発症することもあります。頚椎では、50歳代頃から徐々に頚椎の加齢変化が生じて脊髄の圧迫が起こります。最初は手足のしびれで始まることが多く、その後、手足の動きが悪くなり、ひどい場合には歩けなくなります。保存治療(薬物療法、運動療法など)では改善しない場合も多く、症状が進行性の場合は早めに手術する必要があります。
頚椎椎間板ヘルニア
椎間板の老化による変性、あるいは事故などの外傷により、椎間板が後方に脱出し、神経を圧迫する病気です。頚椎の5番~6番の間、6番~7番の間に多くみられます。「神経根症状」では、上肢の痺れ、感覚障害、筋萎縮が起こるのに対し、「脊髄症状」は、感覚障害が上肢から体幹や下肢へ広がり、運動麻痺、排尿障害等も生じます。状態により投薬や装具療法・運動療法・手術療法を行います。
腰部脊柱管狭窄症
脊椎には、『脊柱管』と呼ばれる脊椎、椎間板、関節、靭帯などで囲まれたトンネルがあり、その中を神経が通っています。加齢などの原因により、背骨の変形や、『脊柱管』の内側の靭帯の肥厚が起き、椎間板が膨らむなどして、中を通る神経を圧迫します。すると神経の栄養血管の血流量が低下してしまい、腰や下半身のしびれや痛みが起きたりします。
腫瘍
骨・軟部腫瘍、転移性骨腫瘍
骨・軟部腫瘍はまれな疾患であり専門医が十分に治療方針をご説明させていただき各患者さまに合わせた治療を行います。良性腫瘍は必要時には手術を行いますが経過観察する例も多くあります。悪性腫瘍は手術療法、化学療法、放射線療法を組み合わせた集学的治療を行っています。転移性骨腫瘍に対しても積極的に手術を行っています。
良性骨・軟部腫瘍
以前は腫瘍に対する治療は良悪性を問わず外科的治療がすべてでした。ところが、最近の画像診断、治療の進歩により良性腫瘍では患者さまと相談し手術をせず経過観察する例も多くあります。良性腫瘍では腫瘍を取り除く手術が基本となります。骨腫瘍では取り除いた欠損部を埋める必要がありますが、現在は自分の骨でなく人工骨(主としてカルシウムとリンの混合物)で対応しています。
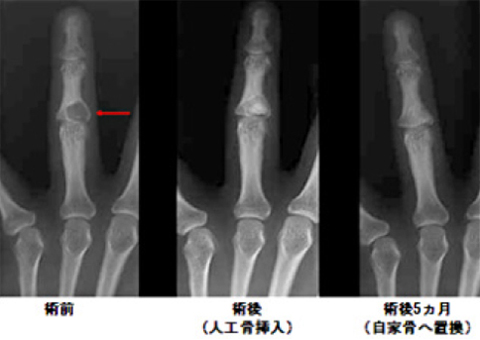
中指中節骨(内軟骨腫)
腫瘍切除(掻爬)+人工骨充填術手術5か月で人工骨が自分の骨に置換されはじめている
悪性骨・軟部腫瘍
悪性腫瘍は広範囲切除(腫瘍を正常組織で包むようにして取り除く)が原則的治療となります。欠損部には症例に応じて様々な再建術を行うことで機能温存ができるようになっています。さらに、化学療法、放射線療法を症例に応じて行うことで切除範囲の縮小や生命予後を向上させることが可能となってきています。最近では緩和的治療の目的でこれらの治療法を組み合わせて行うこともあります。
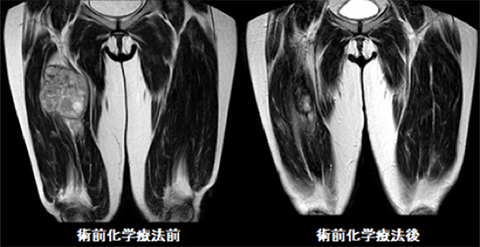
大腿悪性軟部腫瘍(未分化多形性肉腫)
転移性骨腫瘍
各科がん治療の成績がよくなったことで逆に転移性骨腫瘍に苦しむ患者さまは多くなってきました。以前は骨転移が発見されても手術を行うことはあまりありませんでしたが担当科の先生方と相談しながら除痛や機能回復を目的とした積極的な手術治療を行っています。
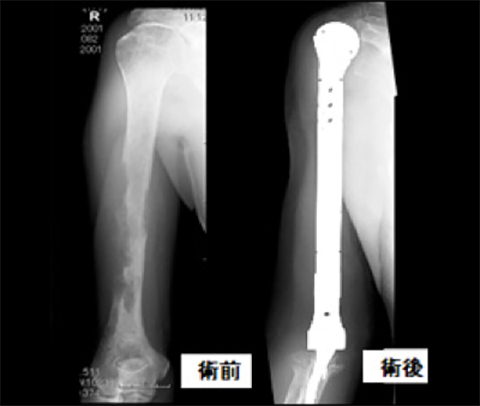
腎細胞がん上腕骨転移
骨粗鬆症
骨の強度(骨密度と骨質)が低下することで骨折しやすくなる全身の骨の病気です。日本の骨粗鬆症患者さまは推計1300万人で、女性は男性の3倍といわれています。ちょっとした転倒や軽い外傷で簡単に骨折を生じてしまいます。
当院では既に骨折している方には次の骨折を予防するために、転倒による骨折を経験していない方には初回の骨折を予防することを目的に骨粗鬆症リエゾンサービスチームが指導を行っています。
関節リウマチ
関節リウマチに対して、身体所見、検査結果、合併症を総合的に評価し、疼痛改善および運動機能の温存、将来の関節破壊の予防を目指しています。合併症の多い患者さまに関しましては、呼吸器内科や腎不全科と連携を図りながら患者さまに安心して頂ける治療を行っています。
関節リウマチのアンカードラッグ(中心的薬剤)であるメトトレキサートや、さらに強い効果が期待できる生物学的製剤などを副作用に注意しながら使用しています。
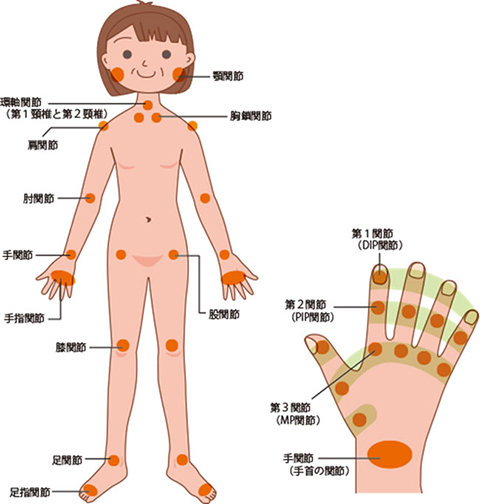
症状が現れやすい場所
末梢神経損傷(手根管症候群)
手根管症候群は、手の関節部分の手根管と呼ばれるトンネルで正中神経が圧迫され、手指のしびれや痛み、親指の運動障害が起こる疾患です。手根管症候群は圧迫により生じる神経障害の中で最も多い末梢神経障害で、一生涯の中で手根管症候群を発症する確率はおよそ10%といわれています。また、両側例も多いです。家事や仕事などで手を酷使する女性に特に生じやすい傾向があります。
当院では手根管症候群は、外来手術にて内視鏡手術を行っています。
認定施設
- 日本整形外科学会専門制度による研修施設
- 日本整形外科学会骨・軟部腫瘍治療相談コーナー
- 日本リハビリテーション医学会認定研修施設
医師一覧
病院長村田 博昭(むらた ひろあき)

| 資格 |
|
|---|---|
| 専門領域 |
|
部長西垣 泰典(にしがき やすのり)

| 資格 |
|
|---|---|
| 専門領域 |
|
脊椎外科部長髙取 良太(たかとり りょうた)

| 資格 |
|
|---|---|
| 専門領域 |
|
医長杉谷 和哉(すぎたに かずや)
| 資格 |
|
|---|---|
| 専門領域 |
|
医長溝尻 直毅(みぞしり なおき)
| 資格 |
|
|---|---|
| 専門領域 |
|
医長久本 和史(ひさもと かずふみ)
| 資格 |
|
|---|---|
| 専門領域 |
|
医長多田 なつほ(ただ なつほ)
| 専門領域 |
|
|---|
医員定本 悠子(さだもと はるこ)
| 専門領域 |
|
|---|
専攻医島田 大佑(しまだ たすく)
| 専門領域 |
|
|---|
診療実績
2024年度
- 外来患者数
- 49.3人/日
- 外来紹介件数
- 79件/月
- 入院患者数
- 33.5人/日
- 平均在院日数
- 19.0日
手術実績
- 骨軟部腫瘍
- 45件
- 人工膝関節置換術(UKA・TKA)
- 89件
- 人工股関節全置換術
- 43件
- 脊椎外科手術
- 75件
- 大腿骨近位部骨折
- 44件