呼吸器内科
メッセージ
 部長 山田 崇央(やまだ たかひろ)
部長 山田 崇央(やまだ たかひろ)呼吸器内科では、気管から肺にかけての空気の通り道にある疾患を中心に専門的に診療しています。患者さまの受診のきっかけは、「せき」「たん」「息切れ」「持続する胸の痛み」などの自覚症状、または検診の胸部X線での肺野異常陰影のいずれかが大半を占めています。
日頃からよく診ている疾患は、肺がんと肺がん以外の疾患に大別することが出来ます。さらに肺がん以外の疾患は慢性疾患(喘息、COPD(肺気腫、慢性気管支炎)、間質性肺炎、睡眠時無呼吸症候群など)と急性期疾患(喘息発作、COPD増悪、間質性肺炎増悪、肺炎など)に分けることが出来ます。これらの中でも当院は大阪府がん診療拠点病院として、特に肺がん診療に力を入れています。
肺がん診療は、ドック健診での早期発見、適切な検査による診断、最新の治療、様々な症状に対する緩和ケアなどの一連の経過を、多職種で診ています。急性期疾患は入院の上で、集中的に治療を行います。慢性疾患は開業医の先生方と連携して、治療を継続して頂いています。睡眠時無呼吸症候群は診断と治療導入を当院で行い、安定期になれば開業医の先生方にご紹介をさせて頂いています。いずれの疾患においても最新の医療を提供するとともに、呼吸器外科、放射線科、緩和ケア内科、看護師、薬剤師、リハビリテーション、医療ソーシャルワーカーなど多職種でのチーム医療を重視して診療を行っています。
呼吸器内科の特色・強み
呼吸器内科では、肺がん、気管支喘息、COPD(慢性閉塞性肺疾患、いわゆる肺気腫や慢性気管支炎)、間質性肺疾患、肺炎、睡眠時無呼吸症候群などを中心に、多くの呼吸器疾患を診療しています。その中でも、人口の高齢化に伴い肺がん、肺炎、COPDなどが増加しています。
呼吸器疾患は、がん領域と非がん領域に大別することができ、非がん領域は急性疾患と慢性疾患に二分することが出来ます。当院は大阪府がん診療拠点病院として、特に肺がん診療に力を入れています。肺がん治療には手術、放射線治療、がん薬物療法があり、特に肺がん薬物療法は近年進歩が著しく、エビデンスに基づいた最新の治療を提供しております。また近年では高齢者の肺がんが多くなっており、患者さまの体力や状態に応じた治療を行っております。がんが進行して積極的治療が困難になってきた場合には、緩和ケア内科と連携して緩和ケア病棟で穏やかに過ごしていただけるようサポートしています。一方、非がん領域のなかで急性疾患の多くは肺炎や急性呼吸不全(体内の酸素が低下した状態)であり、入院治療を行っております。非がん領域のなかで慢性疾患については、かかりつけ医と連携して診療を行っております。
当院は総合病院としての特長を生かし、内科医、外科医、放射線科医、緩和ケア医、看護師、薬剤師、リハビリテーション、管理栄養士、医療ソーシャルワーカーなど多職種によるチーム医療を行っており、また地域医療の先生方との連携のもと治療を行っております。
呼吸器内科の治療方針
当科では肺がん、気管支喘息、COPD(慢性閉塞性肺疾患、いわゆる肺気腫や慢性気管支炎)、間質性肺疾患、肺炎、睡眠時無呼吸症候群など呼吸器一般の疾患を診療しています
肺がんの治療
日本における肺がんの死亡者数は、がんのなかで第一位となっています。特に最近では、高齢者の肺がんが多くなっています。患者さまの体力や状態に応じた治療が必要です。
肺がんの診断には、気管支鏡検査やCTガイド下生検、PET-CTなどの検査を行います。治療は緩和ケア治療を土台に、手術、放射線治療、がん薬物治療の3本柱を組み合わせて行います。 手術適応があれば当院呼吸器外科で積極的に手術を行っています。当科では、主にがん薬物療法と放射線治療を行っています。
がん薬物療法の導入は入院で行い、その後は日常生活の質を保ちながら外来で治療を継続するようにしています。また放射線治療は、放射線治療装置Novalis Tx(ノバリス ティーエックス)によって、体に優しい精密な放射線治療が可能です。がん薬物療法と放射線治療の併用療法は入院で行いますが、定位照射(病巣のみピンポイントで照射すること)や疼痛コントロールを目的とした放射線治療は外来で行うことも可能です。
また、がんが進行して積極的治療が困難になってきた場合には、緩和ケア内科と連携して緩和ケア病棟で穏やかに過ごしていただけるようサポートしています。

気管支喘息の治療
気管支喘息の主な症状は、咳、喘鳴、息切れです。診断はこれらの症状と検査(呼吸機能検査、呼気一酸化窒素検査、血液検査など)から総合的に判断します。治療は吸入治療と内服治療がありますが、特に吸入治療が大切です。吸入薬には吸入ステロイド薬と気管支拡張薬があり、これらの合剤(1つの吸入器に数種類の吸入薬が入っている)による吸入治療が主流です。また吸入治療と内服治療でも改善に乏しい難治性喘息の場合には、生物学的製剤を導入することで喘息の改善を目指しています。日本アレルギー学会などのガイドラインに基づき、適切な治療を提供しています。
COPD(慢性閉塞性肺疾患)の治療
COPD(慢性閉塞性肺疾患)には肺気腫と慢性気管支炎が含まれます。COPDは長期の喫煙や大気汚染と関係が深いと言われています。特に1日1箱(20本)を20年以上にわたり喫煙している場合に発症頻度が高いと言われています。日本ではまだまだ喫煙率が高く、こういった患者さまが見過ごされていることも多いと考えられます。
20年以上の喫煙歴がある上に、慢性的な咳、痰、労作時の息切れなどを訴えて受診された患者さまはCOPDの可能性を考えた検査(呼吸機能検査、胸部CT検査)を行い、診断後は日本呼吸器学会のガイドラインに基づいて吸入治療を導入しています。必要に応じて、呼吸リハビリや在宅酸素療法の導入なども行っています。また禁煙指導を行っており、希望される患者さまは禁煙外来を紹介しています。
間質性肺疾患の治療
間質性肺疾患は様々な要因で肺活量が減少し、咳や息切れをきたす疾患です。この疾患は原因不明のもの(特発性間質性肺炎)と原因が判明しているものに大別されます。原因が判明しているものには、膠原病の肺病変、薬剤性肺炎、職業性・環境性肺疾患、肉芽腫性肺疾患、腫瘍性肺疾患などがあります。診断には胸部CT検査、呼吸機能検査、血液検査、気管支鏡検査などを行います。治療は日本呼吸器学会のガイドラインに基づいてステロイドや免疫抑制剤を用いて行います。
肺炎の治療
肺炎は若年者から高齢者まで全世代で発症しますが、糖尿病や高血圧、脳血管障害などいろいろな基礎疾患のある高齢者の患者さまの入院が多いことが特徴です。抵抗力の低下した患者さまや食物をうまく飲みこめない患者さまは肺炎を繰り返したり、重症になって治療に難渋することもあります。治療は日本呼吸器学会のガイドラインに基づいて抗生剤治療を行います。軽症の肺炎は外来で治療を行いますが、重症度により入院治療が必要になる場合もあります。
睡眠時無呼吸症候群の治療
睡眠時無呼吸症候群は睡眠中に呼吸が止まり、それにより日常生活に様々な障害を引き起こす病気です。「睡眠中に呼吸が止まる」「イビキをかく」「昼間でも眠くて仕方ない」などは、睡眠時無呼吸症候群の可能性があります。
これらの場合には外来で簡易検査を行い、睡眠時無呼吸症候群が疑われる場合は1泊2日の入院で精密検査を行います。精密検査の結果により、必要に応じて持続陽圧呼吸療法(CPAP)の導入を行います。CPAP導入後の3か月間は外来で経過を診させていただきますが、その後は地域の先生方にご紹介をさせて頂きます。
呼吸不全(急性呼吸不全・慢性呼吸不全)
呼吸することで大気中から酸素を体に取り入れて、体内でできた二酸化炭素を体外に放出します。しかし、この肺の働きが何らかの原因によってを果たせなくなり、動脈血中の酸素分圧が低下した状態を呼吸不全と呼びます。通常、外来診療で計測する経皮的動脈血酸素飽和度(SpO2)が90%未満の状態が目安となります。この状態では体内の酸素量が不十分のため、酸素投与が必要になります。
急性呼吸不全
呼吸不全のうち、比較的短い期間で急速に起こってきた場合を「急性呼吸不全」と呼びます。その原因疾患には様々なものがあり、代表的な原因としては肺炎や喘息発作、COPDの増悪、間質性肺疾患の増悪、気胸、心不全などがあります。急性呼吸不全の治療は、呼吸管理と呼吸不全の原因治療を併行して行います。

慢性呼吸不全
呼吸不全が1か月以上続く状態を慢性呼吸不全といいます。軽症の場合は坂道や階段でのみ息切れを自覚しますが、重症になると身の回りのことをするだけで息切れを感じて、日常生活が困難になります。慢性呼吸不全を引き起こす肺の病気には、COPD、間質性肺疾患、肺がん、肺結核後遺症などがありますが、肺以外にも神経や筋肉の病気でもおこることがあります。慢性呼吸不全の治療には大きく分けて、在宅酸素療法、換気補助療法、呼吸リハビリテーションがあります。
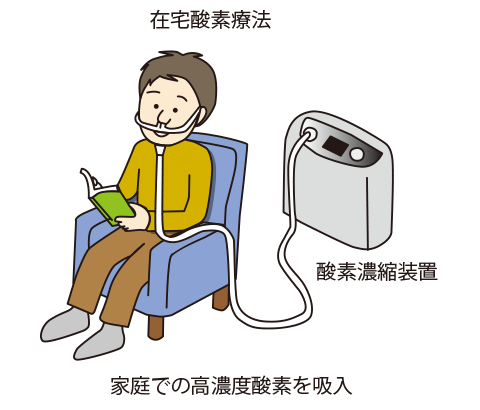
①在宅酸素療法
自宅に設置した酸素供給器で生成された酸素をカニューラと呼ばれる細長いチューブをとおして吸入し、濃い酸素を吸入することで血中酸素分圧を保つことができます。また携帯用酸素ボンベを使うことで外出も可能です。在宅酸素療法(HOT)と呼ばれています。
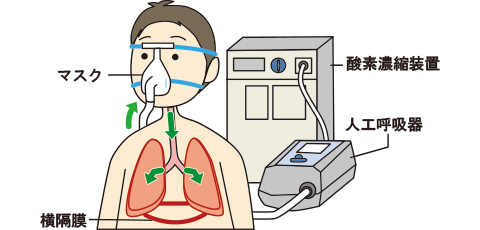
②換気補助療法
呼吸の際に体内でできた二酸化炭素を体外に放出する機能が低下して体内の二酸化炭素が増えてきた場合に、機械の力を借りて呼吸の補助を行う必要が生じます。非侵襲的陽圧換気(NPPV)と呼ばれる特殊なマスクを装着して、鼻や顔に密着したマスクから設定した圧力で肺の中に空気を送り込む方法です。このような方法により在宅で対応することができるようになってきています。
③呼吸リハビリテーション
日常生活の指導や運動療法、栄養指導などを多職種による包括的呼吸リハビリテーションを行います。これによって、可能な限り機能を回復し、また維持することによって、症状や生活の質(QOL)や日常活動度(ADL)を改善し自立した日常や社会生活を送れるように継続的に支援します。
認定施設
- 日本呼吸器学会連携施設
- 日本呼吸器内視鏡学会認定施設
医師一覧
部長山田 崇央(やまだ たかひろ)

| 資格 |
|
|---|---|
| 専門領域 |
|
医員桝井 太輝(ますい たいき)
| 資格 |
|
|---|---|
| 専門領域 |
|
専攻医上田 雄也(うえだ ゆうや)
| 専門領域 |
|
|---|
専攻医田中 大賀(たなか たいが)
| 専門領域 |
|
|---|
専攻医西機 恵実(にしき えみ)
| 専門領域 |
|
|---|
診療実績
2024年度
- 外来患者数
- 26.6人/日
- 外来紹介件数
- 47件/月
- 入院患者数
- 20.8人/日
- 平均在院日数
- 15.3日
- 気管支鏡検査
- 139件
- 局所麻酔下胸腔鏡検査
- 11件
- CTガイド下生検
- 10件
- 新規の肺がん患者
- 79人
- 睡眠ポリソムノグラフィ検査
- 10件