骨粗鬆症
骨粗鬆症とは
骨の強度(骨密度と骨質)が低下することで骨折しやすくなる全身の骨の病気です。日本の骨粗鬆症患者さまは推計1300万人で、女性は男性の3倍といわれています。
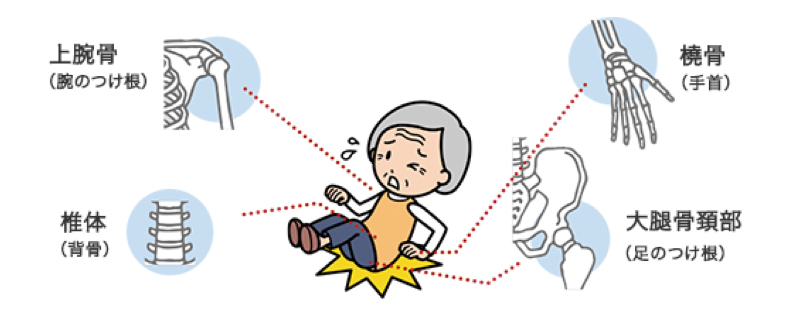
ちょっとした転倒や軽い外傷で簡単に骨折を生じてしまいます。骨粗鬆症により骨折しやすい部位は腰や背中(腰椎、胸椎)、足の付け根(大腿骨近位)、肩(上腕骨近位)、手首(橈骨遠位)です(イラスト)。なかでも大腿骨近位部骨折は歩くことや日常生活に問題を生じるだけではなく、死亡率の上昇にも関係しています。したがって、このような骨折を防ぐには骨粗鬆症の治療が必要で、治療をしっかり継続することが重要となります。
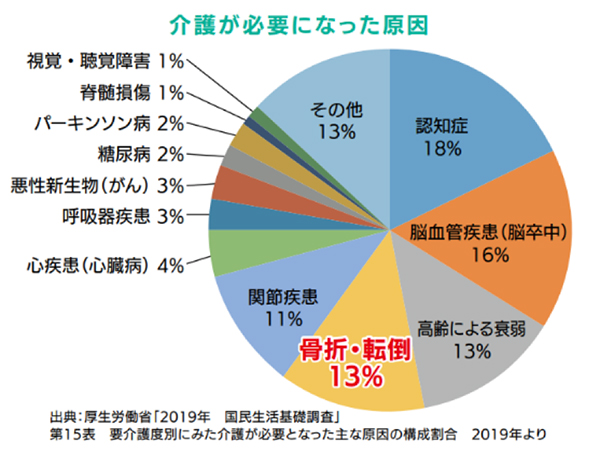
骨粗鬆症は、がんや脳卒中、心筋梗塞のように直接的に生命をおびやかす病気ではありませんが、骨粗鬆症による骨折から、介護が必要になってしまう危険性も少なくありません。早期発見・早期治療が重要となります。
原因
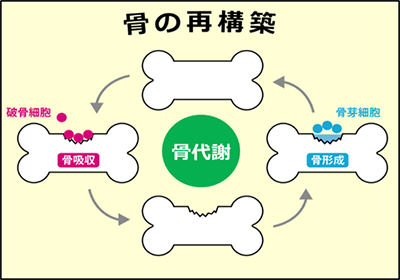
私たちの骨は作ったり(骨形成)、壊したり(骨吸収)という新陳代謝(骨リモデリング)を繰り返しています。古い骨は破骨細胞に吸収され、新しい骨を骨芽細胞が作っています。骨粗鬆症ではこの骨リモデリングのバランスが崩れ骨の吸収が強くなり、骨が弱くなっていきます。
その主な原因は、加齢・生活習慣(運動不足や食生活など)・喫煙・閉経後のホルモンバランスの変化・ステロイド薬の使用・糖尿病・腎臓病などがあります。骨の形成は概ね20歳までに形成され、それ以降はあまり変わらないということがわかっています。幼少期の栄養バランスなども一つの原因とされます。
| 原因 | 分類 |
|---|---|
| 加齢・生活習慣(運動や食生活)・喫煙・閉経後など | 原発性骨粗鬆症 |
| ステロイド薬の使用・糖尿病・腎臓病などにより二次的に発症 | 続発性骨粗鬆症 |
症状

1. 身長が縮んでくる

2. 腰が曲がってくる

3. 腰が痛い
骨粗鬆症には、骨粗鬆症には身長が低くなる、腰が曲がる、腰や背中が痛いなどの症状がありますが自覚症状がほとんどない病気ですので、発見が遅れてしまい骨折して初めて気づくことも少なくありません。上記の3症状のうち1つでも当てはまれば、早めの診察をお勧めします。定期的に骨密度検査を受けるなど、日ごろから細やかなチェックが推奨されます。
検査
骨密度検査(DXA法)
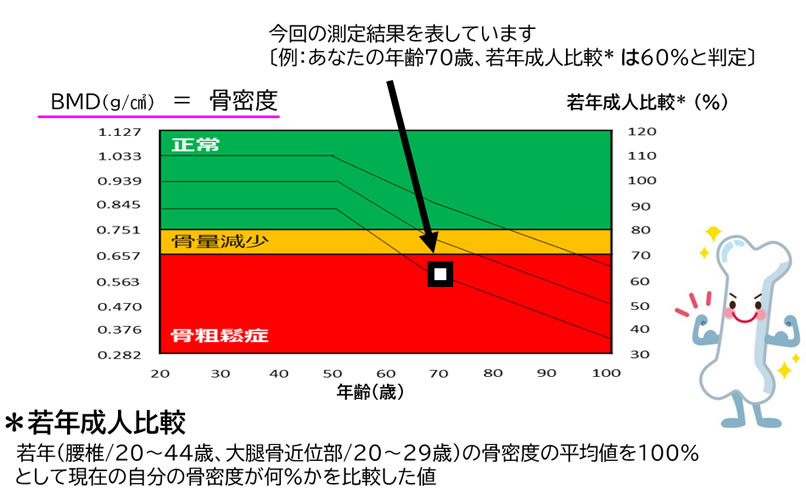
骨粗鬆症の診断には、骨密度測定が欠かせない検査となります。様々な機器を使った検査法がありますが、当院では骨密度測定として推奨されているDXA法を用いて、腰の骨(腰椎)と足の付け根(大腿骨頸部)の2か所で想定しています。X線を利用して骨量を測定する検査で、痛みはなく、被ばく量も胸部のレントゲン検査の約1/5程度です。40歳を過ぎれば、健診などでの定期的な検査をお勧めします。
血液検査、尿検査
骨代謝マーカー
破骨細胞由来の骨吸収と骨芽細胞由来の骨形成に関係するたんぱく質や酵素である骨代謝マーカーを調べることで骨リモデリングの状況を判定しています。骨粗鬆症の進行度合いを知ることができ、また治療の効果判定にも利用します。
診断
骨粗鬆症には診断基準がありますが、主な目安が2つあります。一つは大腿骨近位部または脊椎椎体(胸椎や腰椎)の骨折を生じた場合はこの時点で骨粗鬆症と診断されます。また、骨折の経験がない場合は骨密度で判断され、目安として若年成人平均(YAM値)の70%以下で骨粗鬆症と診断します。その他の詳細に関しては主治医の先生にお尋ねください。
治療・予防
骨粗鬆症治療の目的は、骨強度の低下を抑え骨折を予防することにあります。特に服薬治療が中心となりますが、食事療法や運動療法も合わせた3本柱で実施することが重要となります。治療は当院ですることもありますが、薬の選択を当院で行い、その後かかりつけ医の先生で薬の処方を受ける患者さまが多いです。一方、リハビリや栄養指導は当院のスタッフで専門的な内容を指導するような連携をとっています。内科のクリニックの先生方からの紹介も多く、簡単に検査や治療相談ができる仕組みを整えています。まずはかかりつけ医の先生にご相談ください。
薬物療法(骨粗鬆症の治療薬)
近年では、骨粗鬆症治療薬は種類が豊富になり、患者さまの状態に合わせて選択肢が増えています。薬剤によって、服用するタイミングや注意すべき点が変わってきますので、医師や薬剤師の指導を必ず守って服用するようにして下さい。治療薬の種類は大きく3種類に分類されます。投与間隔や服薬経路(内服、注射など)も様々です。
- 骨吸収を抑制する薬
破骨細胞が骨を壊す働きを抑える - 骨形成を促進する薬
骨芽細胞が骨を作る働きを促す - 骨の作りかえのバランスを調整する薬
骨を壊す働きを抑え、骨を作る働きを促して、骨リモデリングの調整をする
食事療法

骨強度を保つためにはカルシウムの摂取が重要ですが、それだけでは十分に取り込めません。カルシウムと共に重要な栄養素として、ビタミンDやビタミンKがあります。
栄養素が偏らずに、十分なエネルギーと栄養素を摂ることが重要です。1日3食の、規則正しく栄養素のバランスがとれた食事をこころがけましょう。
運動療法
運動療法の目的は、転倒しにくい身体を作ることと、骨強度を向上させることにあります。一般的に転倒しにくい身体は筋力が多いと思いがちです。確かに、筋力が少なく痩せていると、転棟のリスクは増えますが、筋力だけではなくバランス能力の向上が重要になります。

(筋力をつける運動)
スクワット・つま先立ちなど
(バランス能力をつける運動)
片足立ち・ヨガ・太極拳など

屋内の運動だけでなく、散歩や買い物など歩くことで骨に体重がかかり骨自体が強くなります。また、屋外で紫外線に当たることも骨の強化を促してくれます。
骨粗鬆症リエゾンチーム
リエゾンチームとは
多職種が相互に連携しながら実施する、骨粗鬆症の予防と改善および骨折防止の取り組みのことを骨粗鬆症リエゾンサービスといいます。「リエゾン」とはフランス語で「連絡係」や「連携・連絡」の意味で、骨粗鬆症の患者さまに対する治療のコーディネーターの役割を意味し、骨粗鬆症リエゾンチームはその役割を担っています当院のリエゾンチームでは、医師・看護師・薬剤師・管理栄養士・リハビリ療法士・放射線技師の12名が専門性を活かし連携して活動しています。特に骨粗鬆症に関する専門的知識を有する「骨粗鬆症マネージャー」が4名在籍し、医師の診察後に服薬指導・食事指導・運動指導を詳しく実施しています。骨粗鬆症マネージャーが必要と判断した方には、希望により管理栄養士による食事指導や、リハビリ療法士による運動指導の予約を取り、各職種が専門的に関わっています。
